中国抗癌协会
立即下载App盘点2020 | 吴小华教授:2020年度妇科肿瘤治疗领域研究进展

一个年度的盘点,也是下一个年度的起点
酸甜交错的2020离我们远去
充满期盼的2021向我们走来
【医悦汇】保持传统
诚邀肿瘤领域大咖
推出新年特辑【年度盘点】
总结盘点2020年度肿瘤学科进展
以字为媒,以言为镜
汇集和解读属于肿瘤学者的2020
第15期

复旦大学肿瘤医院 吴小华教授
2020年度妇科肿瘤治疗领域研究进展
特邀专家

盘点2020年度妇科肿瘤治疗领域研究进展
2020年注定是一个不平凡的一年,在过去的一年新冠疫情肆虐的全球大环境下,妇科肿瘤领域亦具有诸多重磅性研究成果。本文就2020年度妇科肿瘤治疗领域的重要研究进展做一概览。
1 一线化疗方案的演变:逐渐奠定“铂类联合化疗” 地位
2020版NCCN指南对卵巢癌的化疗原则与指征基本维持与先前的指南相同,但是最新版NCCN指南指出了不同化疗药物的具体剂量;同时首次将一线化疗方案进行分类,将其表格化,并优选紫杉醇+卡铂±贝伐珠单抗3周化疗方案。

2020年ESMO大会上ICON8研究结果的公布显示紫杉醇和卡铂周疗方案(包括紫杉醇周疗+卡铂3周疗和紫杉醇和卡铂均为周疗)可以作为上皮性卵巢癌的一线治疗选择,但是与标准方案相比,周剂量密集型化疗方案未改善患者PFS和OS。相较于标准3周化疗组,两种紫杉醇和卡铂周疗组患者均未观察到明显的生存获益(平均OS:第1组24.4个月[97.5%可信区间23.0-26.0],第2组24.9个月[24.0-25.9],第3组25.3个月[23.9-26.9]。中位PFS:第1组17.7个月[IQR10.6-未达到,第2组20.8个月[11.9~59.0],第3组21.0个月[12.0~54.0],P值均大于0.05)。因此,紫杉醇+卡铂±贝伐 3周方案依旧是卵巢癌一线优选化疗方案。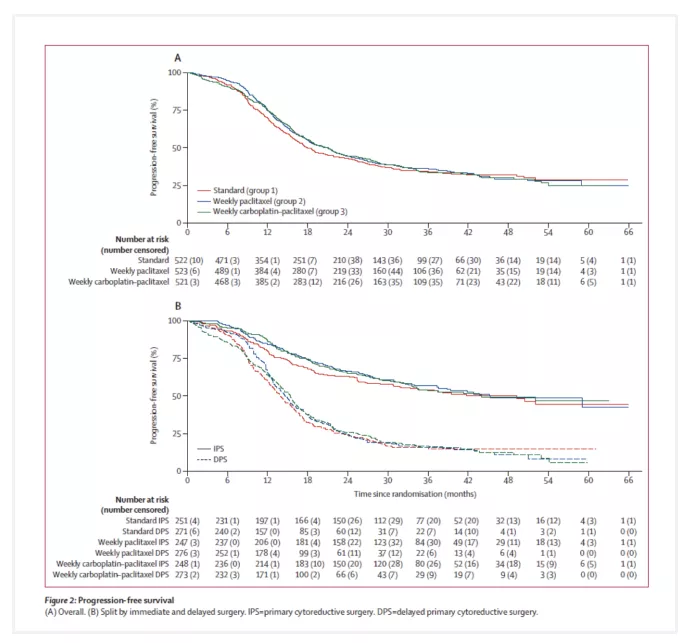
2 PARPi进入卵巢癌一线维持治疗
2019年的ESMO大会上,PRIMA研究和PAOLA-1研究使得PARP抑制剂逐渐向卵巢癌一线维持治疗迈进,依据SOLO-1的研究结果,NCCN指南推荐奥拉帕利用于BRCA突变的一线维持治疗。而在2020年,PARPi正式进入卵巢癌一线维持治疗。首先,NCCN指南更新了PARP抑制剂作为一线维持治疗的相关内容,提出了根据患者一线治疗方案,不同的生物标记物状态,选择维持治疗方案;并且指南首次提出HRD检测可作为PARPi一线维持治疗的参考;另外,尼拉帕利被推荐应用于全人群,并且不受BRCA突变限制。在2019年ESMO大会上,尼拉帕利用于晚期卵巢癌一线维持治疗的III期PRIMA研究第一次证实了无论BRCA突变/HRD状态的晚期初治卵巢癌患者均有不同程度的无进展生存获益。基于PRIMA III期临床研究发现,在所有接受治疗试验的患者人群中,与安慰剂组相比,尼拉帕利治疗组疾病进展或死亡风险降低了38%。研究亦证实,所有亚组人群均能从尼拉帕利治疗中获益。对于HRD阳性的患者来说,与安慰剂相比,尼拉帕利治疗将疾病进展或死亡风险降低了57%。在今年2020年SGO大会上,更新了PRIMA研究的数据(成熟度47%):尼拉帕利一线维持治疗组比安慰剂组不仅能延长总体人群的PFS,还能延长一线治疗结束至第一次后续治疗时间(TFST)(18.6个月∶12.0个月)。在2020年ESMO大会上,同时更新了SOLO-1研究的5年随访结果:奥拉帕利一线维持治疗组的患者,中位PFS达56.0个月,而安慰剂组患者的中位PFS仅为13.8个月;奥拉帕利组的患者相较安慰剂组,疾病进展风险降低了67%。基于以往PARPi的研究数据证实,对于携带BRCA突变的卵巢癌患者,不同的PARPi作为一线维持治疗,疗效基本相似,但是患者PFS显著延长;且不同PARPi能够显著降低疾病进展或死亡风险达60-67%。2020年ESMO大会中的PAOLA-1研究为贝伐珠单抗和PARP抑制剂联合治疗方案作为一线维持治疗再添新证。PAOLA-1研究的主要研究结果显示:奥拉帕利联合贝伐珠单抗治疗全人群的PFS2相较于对照组明显增加(36.5个月对32.6个月,HR=0.78,P=0.0125);通过亚组分析发现,在HRD阳性(包括BRCAm)患者中,奥拉帕利联合治疗组的PFS2达50.3个月,显著高于对照组的35.3个月(HR=0.56),而在HRD阳性患者(除外BRCAm)中,奥拉帕利联合治疗组的PFS2也显著高于对照组(50.3个月对30.1个月,HR=0.60)。由此可见,与贝伐珠单抗单药相比,奥拉帕利联合贝伐珠单抗方案作为一线维持治疗,在HRD显示阳性的卵巢癌患者中能够显著延长其PFS2,而在HRD显示阴性患者中,该方案未见明显生存获益。因此,PAOLA-1研究提示了PARPi联合抗血管生成靶向药为初次疾病进展后的治疗带来了生存获益。尤其对于HRD显示阳性患者,无论是否存在BRCA突变,均有明显的生存获益。3 铂敏感复发PARPi维持治疗
对于铂敏感复发卵巢癌,含铂化疗后PARPi维持治疗显著延长患者PFS,先后获得NCCN指南推荐及国内外药监部门批准。SOLO2研究的前期结果已证实,相较于安慰剂,奥拉帕利单药维持治疗显著延长了BRCA胚系突变、铂敏感复发卵巢癌患者的中位PFS至13.6个月 [风险比(HR)=0.30];且显著改善了至第二次进展或死亡时间和PFS。2020年ASCO会议公布了SOLO-2研究的OS数据,其研究数据成熟度达60%,两组中位随访时间均为65个月。结果提示,相较于安慰剂组,奥拉帕利组OS延长了12.9个月(51.7个月对38.8个月),同时降低死亡风险26%,5年生存率提高近10%。安慰剂组中有38.4%的患者在后续治疗中交叉使用了PARPi,使安慰剂组OS有所延长。本次更新数据显示,5年之后,奥拉帕利组仍有28%的患者未开始下一次的治疗,而安慰剂组仅为13%。且22%的患者接受奥拉帕利治疗时间超过5年,仍未发生疾病进展,长期安全性良好。2016年ESMO大会上NOVA研究结果惊艳亮相,尼拉帕利也因此在2017年成为全球第一个获批用于所有铂敏感复发卵巢癌患者维持治疗的PARP抑制剂。2020年ESMO会议公布的NORA研究是一项由中国妇科肿瘤专家独立设计并完成的前瞻性、随机双盲、多中心III期临床研究。NORA研究由复旦大学附属肿瘤医院吴小华教授牵头,在全国30家医疗中心开展,在不到1年半的时间里,共纳入265例以高级别浆液性复发性卵巢癌为主的铂敏感患者,2∶1分别接受尼拉帕利对比安慰剂维持治疗。16例患者接受了300mg的初始固定剂量,剩下的患者都接受了个体化起始剂量(基线体重<77kg或血小板计数<150000/ul的患者使用200mg/日起始剂量,其余使用300mg)。结果显示,尼拉帕利组PFS较安慰剂组显著延长,分别为18.3个月和5.4个月(HR=0.32; 95%CI,0.23-0.45;p< 0.0001)。亚组分析显示,gBRCA突变组PFS延长更显著,时间尚未达到中位值,而对照组为5.5个月;非gBRCA突变组的PFS时间分别为11.1个月和3.9个月。所有预设亚组分析均显示尼拉帕利较安慰剂有显著的生存获益。该研究的次要终点无化疗间期(CFI)和至第一次后续治疗开始时间(TFST)结果与主要终点PFS相一致,尼拉帕利组均有显著延长(HR=0.34;HR=0.35)。相比NOVA固定起始剂量,NORA的个体化起始剂量改善了尼拉帕利的安全性,其不良反应均显著低于NOVA研究报道的相关数据。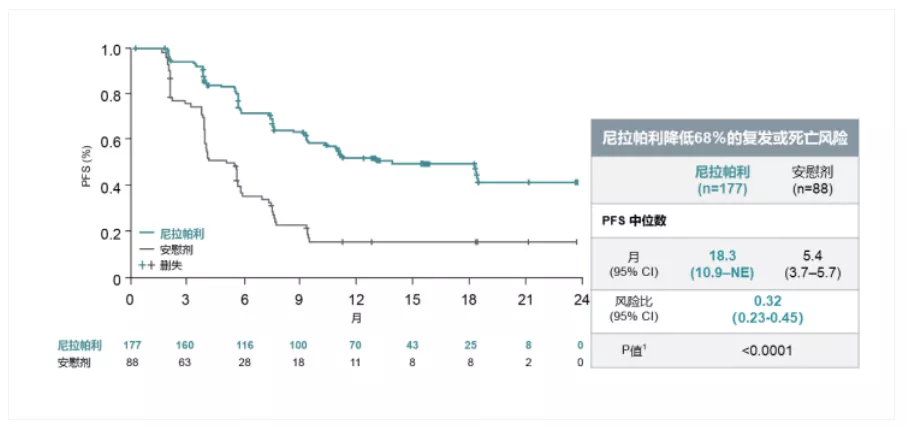
4
铂敏感卵巢癌复发二次减瘤术显生存获益
铂敏感复发卵巢癌患者较铂耐药复发卵巢癌有更好的预后,因此,应当采取更为积极的治疗策略。最新版NCCN指南推荐:部分铂敏感复发卵巢癌患者,可以考虑行二次减瘤术。而对于目标人群的选择,指南推荐满足以下指征:铂敏感复发(完成初始化疗后,6-12个月以上疾病复发);孤立病灶(或局限性灶)适合完全切除;无腹水。今年有两项研究再次更新了铂敏感复卵巢癌二次减瘤术能够带来的生存获益。2020年的ASCO会议公布的一项国际多中心III期随机对照研究(DESKTOP III),该研究共入组408例初次复发、无铂治疗间隔 6个月以上、AGO评分阳性的卵巢癌患者,1∶1随机进入二次减瘤术联合化疗组和单纯化疗组。结果提示,二次减瘤术联合化疗组患者的中位OS时间为53.7个月,而单纯化疗组仅为46.2个月,两组患者的位PFS时间分别为18.4个月和14个月,具有统计学差异。进一步亚组分析提示,手术组中达到R0切除的中位OS时间为61.9个月,对比于手术非R0组,延长OS 33.7个月,降低死亡风险60%;对比未手术组,延长OS 15.9个月,降低死亡风险43% ,提示二次减瘤术只有达到R0切除才有OS获益。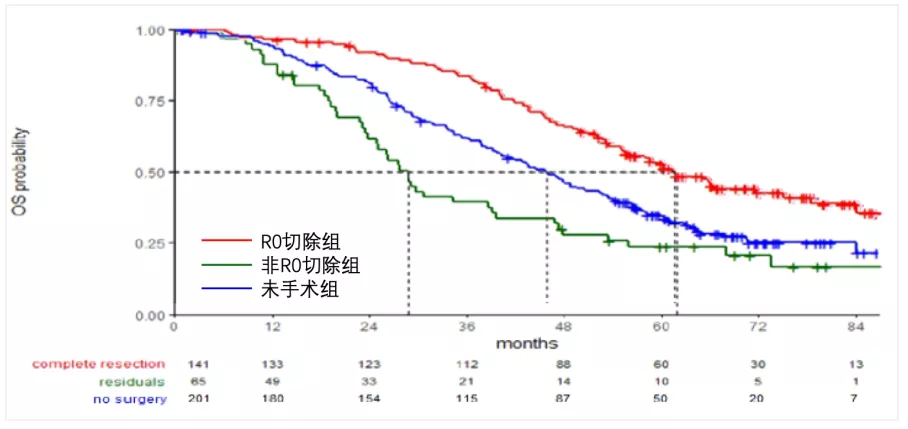
另一项来自中国的SOC1(III期随机对照)研究,共计入组356例首次复发、无铂治疗间隔 6个月以上、iMODEL≤4.7,评估可达到R0的卵巢癌患者,1:1分别进入二次减瘤术联合化疗组和单纯化疗组。结果显示,二次减瘤术联合化疗组和单纯化疗组的PFS时间分别为17.4个月和11.9个月,TFST分别为18.1个月和13.6个月;通过亚组分析提示,R0、R1和单纯化疗组的PFS时间分别为19.2个月、12.6个月和11.9个月,同样提示二次减瘤术达到R0切除可有生存获益。
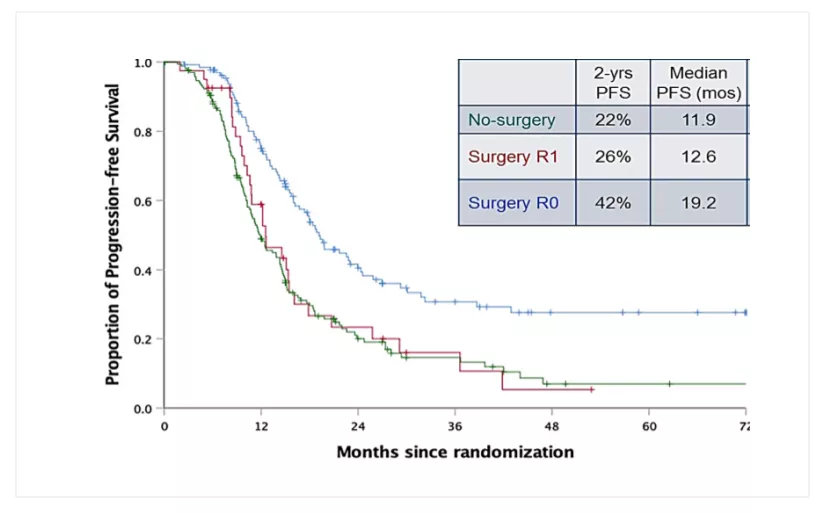
5
妇科肿瘤手术治疗相关进展
2020年ESMO大会上公布了一项国际、多中心、回顾性队列研究(ENGOT-Cx3/CEEGOG CX2),该研究比较了根治性子宫切除术和放化疗在早期宫颈癌中的疗效,研究入组了515例早期宫颈癌患者(FIGO分期为I A- IIB期),分别入组根治性子宫切除术组(N=361)和根治性放化疗组(N=154)。结果显示,整项队列的无病生存率达到74%(381/515),中位随访时间为58个月。根治性子宫切除术并不能改善淋巴结阳性宫颈癌患者的肿瘤结局。不论肿瘤大小,肿瘤类型或其他传统危险因素如何,均无一例子宫颈癌从根治性切除术中受益。如果术中发现淋巴结受累,应考虑放弃进一步的根治性手术,并应转诊患者进行放化疗。来自日本的一项比较低风险子宫内膜癌患者腹腔镜和开放手术生存结局的研究为腔镜手术在低危子宫内膜癌的应用提供了证据。该研究通过回顾行分析2008年5月至2017年3月间155例接受手术治疗的、低危子宫内膜癌患者;且所有患者均接受腹腔镜或开腹子宫切除术、双侧输卵管卵巢切除术和盆腔淋巴结切除术。研究结果显示,中位随访期为60个月,腹腔镜手术组有3例肿瘤复发(1例肺癌,2例盆腔癌)。两组间5年无复发存活率(腹腔镜组:96.3%,开腹组:92.6%)和总存活率(腹腔镜组:100%,开腹组:95.4%)无显著差异。提示腹腔镜手术是治疗子宫内膜癌的一种安全可行的方法,可作为低危子宫内膜癌的标准治疗方案。2020年尚有不少值得回顾的亮点研究,期待即将到来的2021年,更多突破性研究成果为妇科恶性肿瘤的诊疗添砖加瓦,造福更多女性患者。