中国抗癌协会
立即下载AppCGCS 2020 | 宫颈癌筛查选什么项目?马丁院士揭秘了……


提到宫颈癌,大家立刻会想到罪魁祸首的HPV。
不错,HPV是导致宫颈癌发生的直接诱因。那么,感染了HPV就一定会得宫颈癌吗?
答案当然是:NO!
在中国抗癌协会妇科肿瘤专业委员会第十七届全国学术大会上,来自华中科技大学同济医学院附属同济医院的马丁院士,从宫颈癌的发病机制、筛查流程及HPV精准筛查技术等方面为我们带来了详细解读。

因此,及早规范的进行宫颈癌的筛查,可以大大降低这一恶性肿瘤的发病几率。
早期的宫颈细胞学检测方法是V级的巴氏分类法,后又提出TBS分类方法,延用至今。

众所周知,针对宫颈癌的治疗,国际上依旧采用的是“三阶梯”疗法。
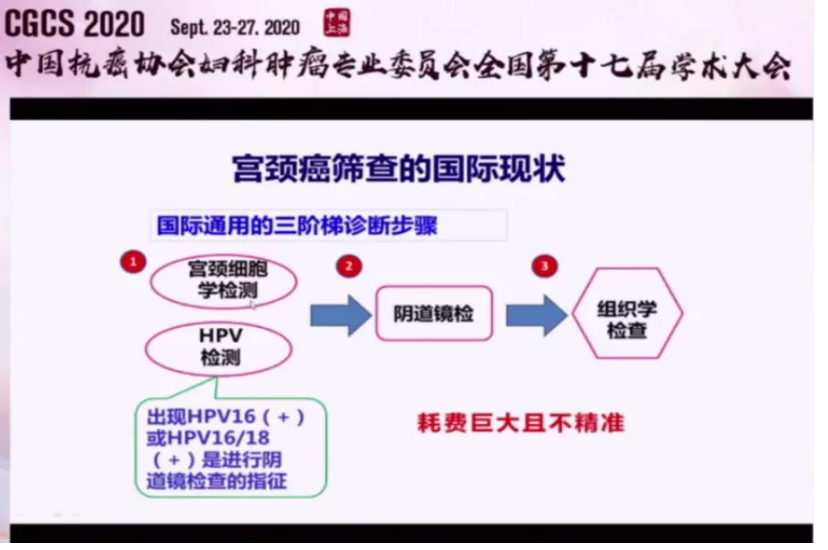
马丁院士指出,目前的宫颈癌筛查技术不但使HPV假阳性率增加,也造成了过度的治疗和加重了患者的心理负担。
为什么会这样说呢?让我们来了解一下宫颈癌的发病过程。

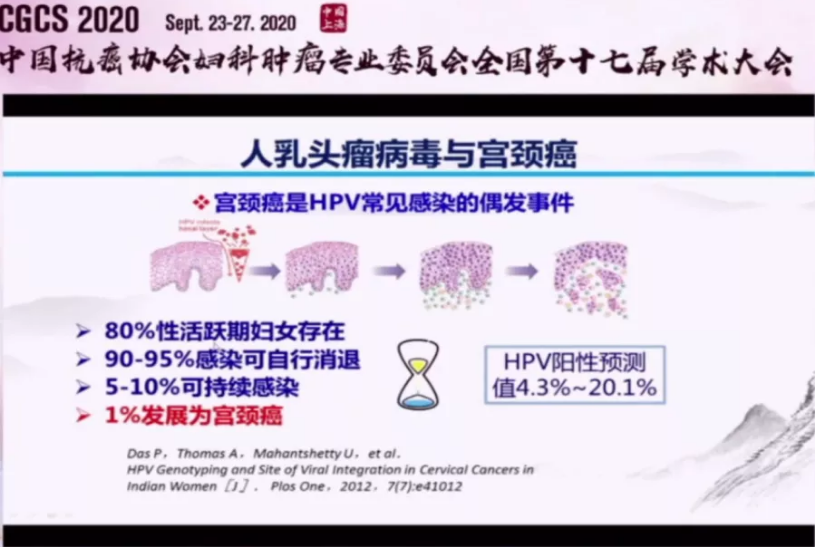
首先,妇女在一生中有80%的人会有一过性的HPV感染,但绝大部分女性可通过自身免疫功能清除体内感染的HPV病毒,只有5%左右的妇女进展成癌前病变。
在这些癌前病变患者中又有很大部分比例女性逆转至正常,因此只有约0.8%左右患者在持续HPV病毒刺激下发展成为癌症。
可以说“宫颈癌的发生仅仅是HPV病毒感染的偶发事件”。
目前,我们国家投入了大量的人力及财力进行女性的两癌筛查工程,目的就是尽可能的消灭宫颈癌。
可是单凭以往的HPV检测方法,筛查出HPV阳性患者的人数激增,而且存在一定的误诊率,不但增加患者的心理负担,也会给医生带来后续治疗的困惑。
因此如何提高HPV精准的检测,显得尤为重要。
科学家们通过研究HPV病毒感染人群的机制,为我们的精确检测带来了曙光。

机体在被HPV感染后,会产生E6、E7致病基因,它们可以与易感人群的基因整合,进入宫颈上皮细胞后形成持续性感染,最终诱发宫颈癌。因此HPV病毒与机体正常细胞整合才是致病的关键。
从下图中,我们可以看出绝大部分的宫颈癌事件中存在HPV病毒整合。

因此,HPV整合检测方法极大的提高了确诊率。

通过宫颈疾病的精准筛查技术,极大的保障了检测“致癌的关键因素”、在现有的HPV检测基础上进行精准分流;同时能提高诊断的精确度,减少“漏诊”的发生,并对高危人群进行全程规范的管理。
通过宫颈疾病的精准分流,减少了HPV阳性患者不必要的阴道镜转诊和有创检查,同时也优化和改善了宫颈癌高危人群的管理。
因此,HPV整合检测的宫颈疾病的精准筛查是一项意义重大的惠民举措。
宫颈癌筛查的道路,任重而道远,相信随着科技的不断发展、医疗技术的不断提升,宫颈癌终有被人类消灭的一天。